Otoscopía
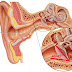
El objetivo de una otoscopia es la evaluación del Oído Externo u OE (pabellón auricular y conducto auditivo externo (CAE)) y de la Membrana Timpánica (MT), que nos permitirá inferir la normalidad o anormalidad del Oído Medio (OM). Cuando existe una perforación en la membrana timpánica se puede observar directamente, en mayor o menor medida, parte del OM.
Para realizar una otoscopia se requiere de buena iluminación y de un otoscopio. Una adecuada iluminación puede conseguirse con un espejo frontal que refleje la luz de una ampolleta, con una luz frontal que directamente ilumine nuestro campo visual o con un mango con iluminación que soporte al otoscopio, el cual habitualmente incluye amplificación (lupa). Este mango con iluminación puede dejar espacio para introducir instrumental a través del otoscopio o estar diseñado para soportar al otoscopio en forma hermética, lo que permitirá realizar una neumo-otoscopia. La conformación del mango permite la introducción de instrumental a través del otoscopio mientras se observa por la lupa.
Este examen, se realiza posterior a la primera entrevista o anamnesis.
Procedimiento:
Se recomienda comenzar la evaluación sin amplificación, Así se tendrá una visión binocular, lo que permitirá observar una imagen con volumen. Con entrenamiento se puede llegar a tener una visión binocular la membrana timpánica a distancia, lo que permitirá obtener una imagen tridimensional de ella. Si se desea, posteriormente se puede usar la lupa, que amplifica la imagen, pero permite sólo una visualización en dos dimensiones y obliga a encontrar una distancia focal. Para esto, el evaluador utiliza un espejo frontal que reflejada la luz de una ampolleta y permite concentrarla en el otoscopio. Si no, la realización de una otoscopia con mango con iluminación.
EVALUACIÓN DE OE
Pabellón Auricular
Una otoscopia comienza por observar las características de la piel y cartílagos del pabellón auricular con respecto a su desarrollo y configuración. Para lograr una completa observación del pabellón auricular este debe ser evertido.
Se debe poner especial énfasis en detectar malformaciones, ya que una gran cantidad de síndromes cromosómicos presentan alteraciones del pabellón auricular. Dentro de las más frecuentes destacan la atresia aural, los apéndices y las fositas preauriculares.
La atresia aural es una malformación congénita preferentemente unilateral que compromete al pabellón auricular, conducto auditivo externo (CAE) y oído medio en distinto grado. En su forma más leve solo compromete el tamaño del pabellón auricular, sin embargo, en las más graves puede significar una gran deformación del pabellón auricular, ausencia de CAE, mastoides y oído medio.
Los apéndices y fositas preauriculares se observan por delante de la oreja. Los primeros se deben a la persistencia de prominencias auriculares (estructuras presentes en el desarrollo embriológico) accesorias y las segundas a falla en la fusión de las prominencias durante el desarrollo embriológico.
Conducto Auditivo Externo (CAE)
El CAE tiene dos porciones, una externa cartilaginosa y una zona interna ósea. La porción cartilaginosa es modificable durante el examen, la ósea no.
La dirección del CAE es :
- de lateral a medial
- de abajo a arriba
- de atrás a adelante
Debido a su dirección, para lograr una evaluación adecuada de él, se debe traccionar el pabellón auricular en sentido posterosuperior y el trago en sentido anterior, con lo cual observamos el vestíbulo y parte del conducto. En el niño pequeño La longitud del CAE es menor que la del adulto (2.5 mm y 4.5 mm en promedio respectivamente) y el ángulo que forma con al membrana timpánica es más abierto. La exploración es más difícil y ocasionalmente su dirección es de arriba abajo por lo que es más útil traccionar el pabellón posteroinferiormente.
Lo anterior se realiza con observación directa y sólo requiere de iluminación. Esta maniobra permite observar el estado de la piel y el lumen. La coloración normal de la piel es la típica y a medida que nos profundizamos en el CAE es más pálida.
En algunas ocasiones se puede observar a simple vista todo el trayecto del CAE y la membrana timpánica al fondo, en otras, éste puede tener mayor angulación o ser de lumen más angosto lo que no nos preemitirá evaluarlo en toda se extensión. También podemos encontrar folículos pilosos o tener cerumen en las paredes, lo que dificulta la observación. El cerumen si se encuentra en la periferia puede ser extraído con cucharilla en forma suave.
Posteriormente se procede a la introducción del otoscopio. Con la adecuada colocación de este en el CAE cartilaginoso conseguimos que un conducto sinuoso se transforme en uno recto. La parte más externa del CAE tiene menor sensibilidad y mayor resistencia, en cambio, en su porción ósea la sensibilidad de la piel es máxima y la resistencia mínima. Un pequeño roce puede producir una hemorragia, por lo que la introducción del otoscopio debe ser cuidadosa, preocupándose de no llegar a zonas sensibles. El paciente no debe moverse y la posición de la cabeza debe tender a colocar la dirección del CAE en forma cómoda.
Como lo vimos en la Anatomofisiología del OE, recordemos que el CAE está irrigado por tres nervios principales:
• Nervio aurículo-temporal del Trigémino (V)
- INERVA: La pared anterior del CAE y la membrana timpánica.
• Rama auricular del Nervio Vago (X)
- INERVA: La pared posterior y superior del CAE.
• Nervio Facial (VII)
- INERVA: La pared posterior e inferior del CAE y la membrana timpánica.
___
El diámetro del otoscopio es fundamental. Se recomienda comenzar con el de mayor diámetro para una mejor imagen y una adecuada iluminación. Si el otoscopio seleccionado no penetra adecuadamente se va disminuyendo progresivamente su tamaño.
Los hallazgos más frecuentemente encontrados en el conducto auditivo externo son cerumen, dermatitis y otorrea, (secreción en el CAE), secreción en el CAE, habitualmente de aspecto purulento y mal olor. La otorrea puede deberse a otitis externa u otitis media que a través de una solución de continuidad en la membrana timpánica drena en el CAE. Las características de la otorrea pueden orientar el diagnóstico. Una otorrea mucofilante es sugerente de patología del oído medio, en cambio, una cremosa sugiere una otitis externa, aunque en ocasiones también se observa en la otitis media crónica colesteatomatosa. Además, con cierta frecuencia se pueden observar hifas y puntos negros característicos de la otomicosis, las que pueden estar asociadas con otorrea por sobreinfección bacteriana.
Evaluación de la Membrana Timpánica (MT)
En la otoscopía, la observación de la membrana timpánica debe diferenciar claramente la normalidad y lo patológico. Se deben evaluar cuatro características principales:
• Aspecto y coloración
• Posición
• Movilidad
• Triángulo (o cono) luminoso, (o triángulo o cono de luz)
Presenta una coloración gris perla, a la que se junta un ligero tinte violáceo y amarillo oscuro. Esta coloración no es del todo uniforme: el gris es algo más oscuro en el segmento anterior de la membrana timpánica y más claro en el segmento posterior.
En a parte superior de la membrana, muy cerca de la circunferencia y un poco por delante de su polo superior, notamos, un pequeño punto saliente de color blanquecido: La pequeña apófisis del martillo, de donde parten los dos ligamentos timpamomaleolares y por encima del cual se encuentra la Membrana de Shraonell. Desde este punto desciende, a la manera de un radio hacia el umbo, una faja de un blanco amarillento, que es el mango (o rama) del martillo; éste es oblicuo hacia posteroinferior y termina a nivel del umbo por una extremidad redondeada o alargada en forma de espátula.
Un poco por detrás del martillo, muchas veces se percibe el promontorio y la rama vertical del yunque: el promontorio ocupa casi el mismo nivel que el umbo, en cuando a la rama vertical del yunque, se halla situada más arriba y desciende comúnmente hasta la parte media del mando del martillo y, algunas veces, hasta su 1/3 inferior.
Más abajo, en el segmento inferior, observamos una especie de reflejo luminoso: El Triángulo (o cono) Luminoso de Politzer (se suele llamar sólo triángulo (o cono) luminoso, o como cono luminoso, o de luz). Tiene la forma de un triángulo isósceles, cuyo vértice corresponde al umbo, y la base, más o menos ancha, desciende cerca de la circunferencia y su dirección es oblicua hacia abajo y delante. La aparición del triángulo luminoso es el resultado de la inclinación de la membrana timpánica y, sobretodo de su curvatura (su forma de embudo). El reflejo del triángulo luminoso proviene ya que la porción de la membrana timpánica que ocupa es casi vertical y refleja directamente hacia el ojo del examinador los rayos que caen sobre la misma.
El triángulo luminoso es muy variable en su aspecto, como lo son la inclinación y la curvatura de la membrana timpánica que lo producen y de las que por así decirlo, es su expresión. A veces ancho, otros muy estrechos y casi lineal, o puede hallarse interrumpido en su continuidad por una o muchas fajas negras transversales, que semejan intersecciones, o falta su parte inferior quedando reducido a un pequeño triángulo, e incluso un simple punto luminoso cercano al umbo. Lógicamente, el triángulo luminoso es la luz del otoscopio que se refleja en la membrana timpánica.
La membrana timpánica normal es traslúcida, es decir, deja pasar parte de la luz, permitiendo visualizar las estructuras subyacentes y el triángulo luminoso. Cuando algo está alterado al otro lado (en el oído medio (OM)), no deja pasar luz, casi ni se ve el triángulo luminoso y se observa opaco.
Como lo vimos en el artículo sobre la Membrana Timpánica, las estructuras que se observan en una otoscopía clínicas en la membrana timpánica (los que debiésemos encontrar) son:
• Ático
• Apófisis corta del martillo
• Mango (o Rama) del martillo
• Umbo
• Triángulo luminoso
• Pars Tensa
• Pars Fláccida
Membrana Timpánica normal de OD
Donde Tl: Triángulo luminoso. Ub: Umbo. Rm: Rama del martillo
y RvY: Rama vertical del Yunque. AcM: Apófisis corta del martillo.
At: Ático. Pf: Pars Fláccida. Pt: Pars Tensa. y CAE: Conducto Auditivo Externo.
División topográfica de la MT.
Si trazamos una línea recta que pase por el mango (o rama) del martillo y además por el umbo, dividirá la membrana timpánica en dos mitades: una
- Anterior (o preumbilical), y otra
- Posterior (o retroumbilical).
Donde Ub: Umbo. Ant: Anterior. Post: Posterior.
Si además, trazamos una segunda línea recta perpendicular a la anterior y que también pase por el umbo, dividiremos también la membrana timpánica en dos mitades o segmentos: estos son
• Superior (o supraumbilical), y otro
• Inferior (o subumbilical).
Las dos líneas rectas trazadas juntas, sobre la membrana timpánica, nos permite dividir a ésta en cuatro cuadrantes, que se designan según su situación a cuadrantes, estos son:
• Cuadrante pósterosuperior
• Cuadrante Posteoinferior
• Cuadrante Anterosuperior
• Cuadrante Anteroinferior
Donde Ub: Umbo. Cuadrante Psup: Pósterosuperior. Cuadrante Pinf: Pósteroinferior.
Cuadrante Asup: Anteriosuperior, y Cuadrante Ainf: Anteroinferior.
En el cuadrante anterosuperior encontramos el mango (o rama) del martillo, con la apófisis corta del martillo.
Mientras que en el cuadrante anteroinferior encontramos el triángulo luminoso.
Semejante división topográfica es muy útil en clínica, permitiéndonos localizar y describir las patologías que suele ser asiento la membrana timpánica. Por lo tanto, cada anomalía que se observe en la membrana timpánica se debe consignar en qué cuadrante fue visto.
¿Cómo identificar de qué oído es la membrana Timpánica?
Al momento de hacer una otoscopía, lógicamente ya sabemos qué oído estamos evaluando, pero. al momento de ver una imagen o revisar clases o hasta incluso un atlas de otoscopía, ¿cómo identificamos el oído sin tener que leer la descripción de la foto o imagen?
La dirección que indique la rama junto con la apófisis corta del martillo y junto con el lado donde se encuentre la triángulo luminoso, indicará de qué oído se trata.
En la imagen, se aprecia esquemáticamente una MT de cada oído, con la representación de la dirección del mango del martillo y el triángulo luminoso.
En audiología clínica, cada oído se consigna con un color respectivo: Oído Izquierdo con AZUL y el Oído Derecho con ROJO. Esto ya sea para audiometrías (tema que se verá más adelante), y cualquier examen audiológico que se realice.
Un tip para nunca olvidar el color de cada oído, es tener en cuenta que los colores según el oído, son contrapuestos a los típicos colores políticos sociales: los de izquierda, por el rojo comunista de la URSS.
.png)


.png)











De nada estimado!
ResponderBorrarSaludos, y fuerza México!